Informationen zur Krebsvorsorge
Vorsorge ist heutzutage für uns alle selbstverständlich. Mit Alters-, Hausrat- und Haftpflichtversicherung beispielsweise sorgen wir dafür, dass finanzielle Belastungen im Ernstfall so gering wie möglich sind. Und unser Auto bringen wir regelmäßig zur Inspektion, um es auf Herz und Nieren prüfen zu lassen. Aber wann haben Sie die letzte vorsorgliche Gesundheitsuntersuchung oder gar eine Krebsvorsorge machen lassen? Leider findet bei den meisten von uns die Gesundheitsvorsorge nach dem Motto „mir wird schon nichts passieren“ statt.
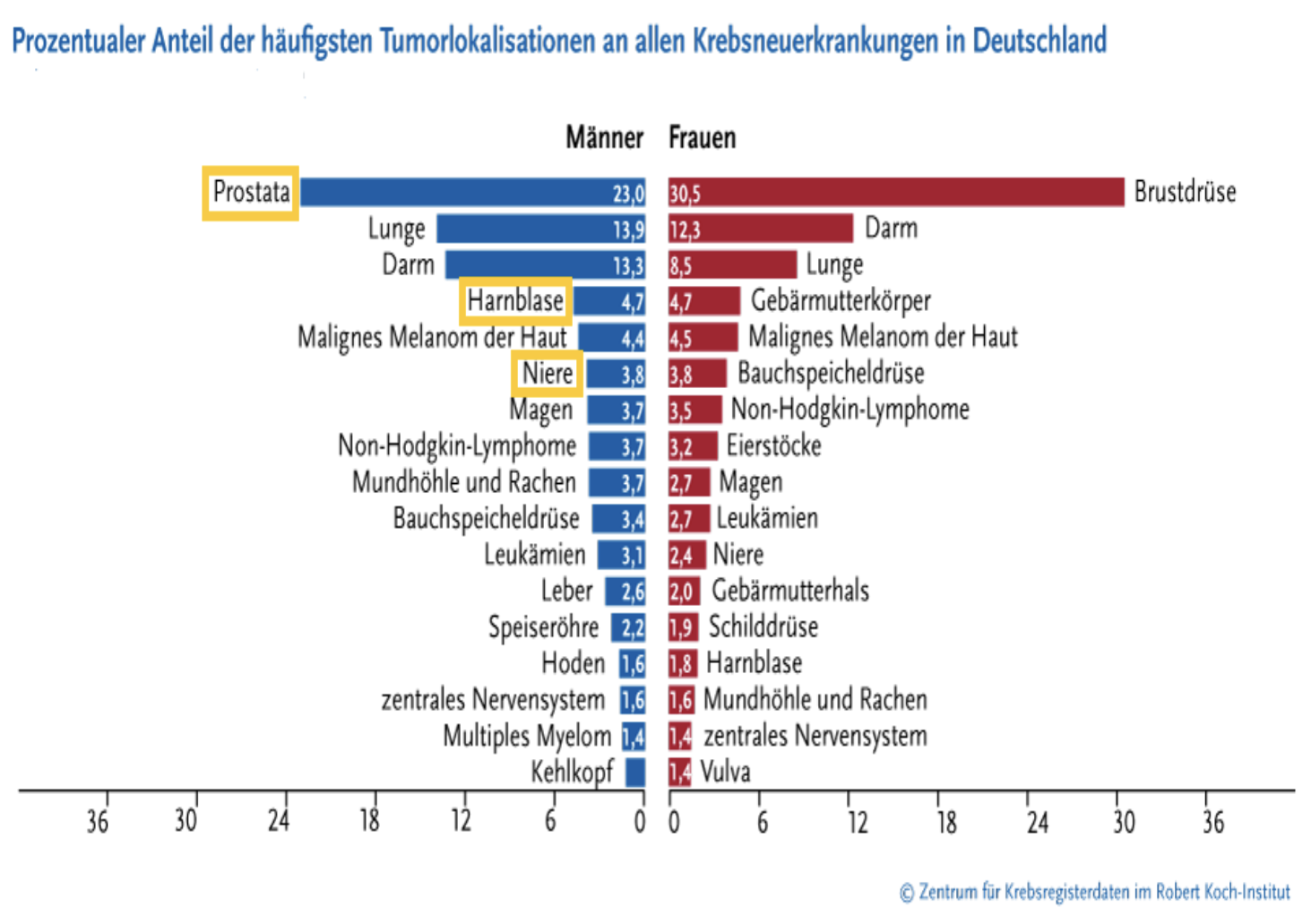
Wie ist der aktuelle Stand?
Das Prostatakarzinom ist der häufigste Tumor bei Männern: Pro Jahr erkranken derzeit über 60.000 Männer in Deutschland neu an dieser bösartigen Tumorart. Nierenkrebs und Blasenkrebs finden sich in der Krebsstatistik Deutschland ebenfalls im oberen Drittel des Krebsregisters Deutschland. Hodenkrebs ist die häufigste bösartige Tumorerkrankung bei jungen Männern. Eine ebenfalls häufige Tumorerkrankung von Männern und Frauen ist der Darmkrebs. Ab dem 50 Lebensjahr wird deshalb eine jährlicher Stuhltest durch die entsprechenden Fachgesellschaften empfohlen. Wir beraten Sie dazu gern.
Bringt die Vorsorge was?
Diese Frage können wir Ärzte mit einem uneingeschränkten „Ja!“ beantworten. Das Ziel der Krebs-Früherkennung besteht darin, dass Karzinome frühestmöglich – noch vor dem Auftreten von Symptomen – zu diagnostizieren, denn nur organbegrenzte Tumoren sind heilbar.
Grundsatz: Je früher ein Krebs erkannt wird, desto höher sind die Heilungschancen!
Aber mir tut doch gar nichts weh!
Damit es auch so bleibt, sollten Sie die Möglichkeit der Krebsvorsorge nutzen. Tumoren verursachen sehr häufig im frühen, also heilbaren Stadium keine Symptome, so dass sie bei einem beschwerdefreien Patienten ausschließlich durch eine Früherkennungsuntersuchung aufgedeckt werden können. Darum ist es wichtig, bösartige Tumore im Bereich der Niere, der Blase und der Prostata und im Bereich des Dickdarmes im beschwerdefreien Stadium – also frühzeitig zu erkennen.
Die Konsequenz: Früherkennung statt Verdrängung.
Im Rahmen der urologischen Vorsorgeuntersuchung (Vorsorgeuntersuchung bei Männern ab dem 45. Lebensjahr, bei familiärer Häufung früher) sollte sich „Mann“ auf relevante Krebserkrankungen checken lassen.
Aktuell nehmen weniger als 20% der Männer diese Chance wahr! Die Frauen sind verantwortungsvoller – knapp die Hälfte nehmen jährlich an diesen Untersuchungen teil. Die Ursache für dieses Verhalten ist Angst. Sie entsteht vor allem aus dem Irrglauben, eine Krebsdiagnose komme einem Todesurteil gleich. Dabei steigen die Chancen auf Heilung bei einigen Krebsarten bis auf 95 % – wenn der Krebs frühzeitig erkannt wird.
Hierbei kommen moderne und bewährte Diagnoseverfahren zum Einsatz:
- Prostatakarzinom (PSA: Prostataspezifisches Antigen; hochauflösende Sonographie der Prostata; mp MRT: Multiparametrische Magnetresonanztomographie; Fusionsbiopsie der Prostata)
- Blasenkarzinom (hochauflösende Sonographie, Tumormarker-System NMP22: Blasenkarzinom Test)
- Hodenkrebs (hochauflösende Hodensonographie)
- Darmkrebs (immunologischer Stuhltest)
Jetzt einen Vorsorgetermin vereinbaren
Wissenswertes zum Thema Impotenz
Für viele Frauen sind Offenheit und gegenseitiges Vertrauen in der Partnerschaft wichtiger als die sexuelle Potenz des Mannes. Für einen Mann mit Erektionsstörungen ist die Situation anders. Im Verlaufe der Entwicklung einer Potenzstörung werden häufig Überarbeitung, Müdigkeit und andere Ausflüchte vorgeschoben. Der Mann hat das Gefühl, sich verbergen zu müssen.
Wenn beide Partner offen über die Problematik sprechen, kann versucht werden, die richtigen Maßnahmen zu ergreifen. Erektionsstörungen sind gut behandelbar. Über zeitweilige Erektionsstörungen berichten etwa 50 % aller Männer zwischen dem 40. und 70. Lebensjahr.
Unter Erektionsstörungen ist zu verstehen, dass das männliche Glied einen nicht oder nicht ausreichenden Erektionszustand für den Geschlechtsverkehr erreicht. Die Ursachen sind neben organischen Problemen beruflicher Stress oder andere körperliche Erkrankungen. Wenn solche zwischenzeitlich auftretenden Potenzstörungen nicht beseitigt werden können, spricht man von einer „erektilen Dysfunktion“.
Diese sollte vom urologischen Facharzt abgeklärt werden.
Ausgeschlossen werden sollten vor einer Behandlung Krebserkrankungen im Bereich der Vorsteherdrüse bzw. im Bereich des Harntraktes und das Vorliegen eines Hormonmangels. Auch kann das Vorliegen von Herzerkrankungen mit Bluthochdruck, Diabetes mellitus (Zuckerkrankheit), Veränderungen der Blutfette, Nikotinmissbrauch und Übergewicht zu Potenzstörungen führen. Auch der Einsatz von Medikamenten (Blutdrucksenkern) beeinträchtigt die Situation.
Die Kosten für eine urologische Vorsorgeuntersuchung muss der Patient selbst tragen. Potenzstörungen bezüglich Diagnostik und Therapie werden von den Kassen nicht übernommen.
Behandlung
Seit 1998 stehen „Viagra“ und seit 2003 die Präparate „Cialis“ und „Levitra“ zur Verfügung. Diese Medikamente bewirken, dass sich die Muskelfasern, die die Blutgefäße und Schwellkörper des Gliedes umgeben, entspannen. Dadurch kann genügend Blut einströmen und eine ausreichende Erektion zustande kommen. Die Kosten für 4 Tabletten belaufen sich auf ca. 50 Euro. Die Wirkstoffe steigern nicht das sexuelle Verlangen. Zu beachten ist, dass die genannten Arzneimittel nicht zusammen mit bestimmten Medikamenten bei Herzerkrankungen eingenommen werden dürfen.
Nach Operationen im Urogenital- oder Darmbereich (Prostata- und Darmkrebs) treten durch den Eingriff infolge Nervenverletzung Erektionsstörungen auf. Auf dem amerikanischen Urologenkongress 2003 wurde darauf hingewiesen, dass spätestens 4 Wochen nach erfolgter Operation mit der Behandlung einer vorliegenden Impotenz begonnen werden sollte, weil sich dadurch mögliche Potenzstörungen erheblich verringern.
Was sind individuelle Gesundheitsleistungen (IGEL)?
Nicht alle von Patienten gewünschten und ärztlich empfehlenswerten Leistungen dürfen von den gesetzlichen Krankenkassen bezahlt werden. Dennoch sind viele medizinisch sinnvoll oder zumindest vertretbar. Dazu zählen z.B. die Krebsvorsorge, die reisemedizinische Beratung, Raucherentwöhnung, die Beratung bei Potenzstörungen oder die Entfernung von Tätowierungen. Die Kassenärztliche Bundesvereinigung hat diesen Leistungen die Bezeichnung individuelle Gesundheitsleistungen (IGEL-Leistungen) gegeben.
Ob ein Patient seinen Arzt um diese Leistung bittet, muss er selbst entscheiden. Nimmt er sie in Anspruch, hat er sie allerdings aus eigener Tasche zu bezahlen. Denn zwischen ihm, dem Patienten, und dem Arzt entsteht ein privates Behandlungsverhältnis. Dabei darf der Mediziner die Kosten aber nicht willkürlich festsetzen. Die Vergütung richtet sich nach der Gebührenordnung der Ärzte (GOÄ).
Folgende Grundsätze sollten für die Inanspruchnahme von IGEL-Leistungen gelten:
- Sie sollten sich über Nutzen und Kosten informieren
- Sie sollen sich frei entscheiden, ob Sie dieses Angebot nutzen möchten
- Es sollte eine ordnungsgemäße Rechnungsstellung erfolgen
- Eine IGEL-Leistung erfordert eine schriftliche Einwilligungserklärung
Mögliche individuelle Gesundheitsleistungen
Früherkennungsuntersuchungen
- zusätzliche jährliche Gesundheitsuntersuchung
- Ultraschall-Check von Organen („Sono-Check“)
- Bestimmung des Prostata-spezifischen Antigens – PSA
- transrektaler Ultraschall
- Untersuchung zur Früherkennung Hautkrebs
- Diagnostik und Therapie von Potenzstörungen
- Diagnostik von Hormonveränderungen des älteren Mannes (sog. „Aging male“)
Thermotherapie (Wärmebehandlung) der Prostata
- Reisemedizin
- Medizinisch-kosmetische Leistungen
Ärztliche Serviceleistungen
- Bescheinigungen / Befundkopien
- Reiserücktrittsbescheinigung
Labordiagnostische Wunschleistungen
- Blutgruppenbestimmung
- HIV-Test (AIDS-Test)
- Drogenscreening
Informationen über Harnwegsinfekte
Die wiederkehrende Blasenentzündung stellt im Gegensatz zur unkomplizierten Zystitis (Blasenentzündung) auch heute eine besondere Herausforderung in der täglichen Praxis dar. Die Suche nach einer idealen, nebenwirkungsarmen und effektiven Prophylaxe steht dabei im Mittelpunkt des wissenschaftlichen Interesses.
Viele Frauen leiden unter rezidivierenden Blasenentzündungen. 12 % der Frauen, die einmal an einer Blasenentzündung erkrankt waren, erleben innerhalb eines Jahres eine erneute Infektion. Durchschnittlich entwickeln dabei 20-25 % der Frauen, die einen Infekt gehabt haben, eine rezidivierende Zystitis. Beim Auftreten einer erneuten Infektion sind sogenannte komplizierende Faktoren (Steine, Harnröhrenengen, Wandernieren, Blasensenkung etc.) auszuschliessen. Dazu dienen die körperliche Untersuchung, die Blasenspiegelung, die Ultraschalluntersuchung und die mikrobiologische Keimdiagnostik, ggf. eine urodynamische Messung und eine Röntgenuntersuchung der Harnblase.
Primärtherapie
Es gilt als gesichert, daß 90 % der rezidivierenden Infekte auf Grund einer erneuten Keimbesiedlung entstehen und echte Reinfektionen darstellen. Bei Infekten, die nach 2 Wochen nach dem Erstinfekt auftreten, ist eine Kurzzeit-Antbiotika-Gabe möglich. Die Strategie der Langzeitantibiotikagabe sollte von dem Vorliegen komplizierender Faktoren abhängig gemacht werden.
Rezidivprophylaxe
Diese können in 2 Gruppen eingeteilt werden:
- Verhaltensmaßregeln (betreffen Ernährung, Hygiene, Toilettengang, Sexualität und Psyche)
- medikamentöse Prophylaxe
Regeln zum Erfolg:
Wenn Sie keine bekannte Herzerkrankung haben, trinken Sie mindestens 2,5 l Flüssigkeit. Schützen Sie sich vor Unterkühlung. Bei Harndrang sofort zur Toilette gehen und nicht zu lange anhalten. Normal ist 4-6-maliges Wasserlassen pro Tag. Beim Wasserlassen nicht mit der Bauchmuskulatur pressen. Nicht übertrieben häufig den Intimbereich waschen, insbesondere nicht mit Seife, Intimsprays etc., damit der Säureschutzmantel der Haut nicht zerstört wird. Die beste Reinigung ist ein Sitzbad ohne Zusätze. Männer sollten täglich den Genitalbereich reinigen, auch hier ist übertriebene Hygiene zu vermeiden.
Medikamentöse Prophylaxe
Hierzu existieren heute verschiedene Strategien, die sich in 5 Kategorien einteilen lassen:
- Antibiotika in niedriger Dosierung – klassische Methode
- Funktionsnahrung
- Impfungen
- Probiotika
- sonstige Maßnahmen
Funktionsnahrung
Preiselbeer (Cranberry)-Saft – der Effekt der Therapie beruht auf einer verminderten Bindungsfähigkeit der Bakterien an der Schleimhaut der Harnblase. Wissenschaftliche Studien konnten eine deutliche Verringerung der Infektrate bei älteren Patientinnen und Patitenten im geschlechtsreifen Alter nachweisen. Bei anderen Säften (Grapefruit, Orange, Ananas) wurde kein vergleichbarer Effekt nachgewiesen. Keine Wirkung erzielen Knoblauch und Zwiebel. Echinacea (Esberitox) zeigt ebenfalls keinen gesicherten Effekt.
Immuntherapie
Der gemeinsame Angriffspunkt dieser Konzepte richtet sich auf die Bindungsvorgänge der Bakterien in der Blase. Entweder richtet sich der Impstoff gegen die „Anbindungswerkzeuge“ der Bakterien in der Harnblase oder zielt auf die Stimulation körpereigener Abwehrmechanismen hin. Es stehen 2 Medikamente zur Verfügung: Uro-Vaxom in Tablettenform und Strovac als Injektionsbehandlung.
Probiotika
Probiotika sind lebende Mikroorganismen, welche nach Aufnahme im menschlichen Körper einen gesundheitsfördernden Effekt ausüben sollen. Klassischerweise ist das beim Konsum von Joghurt bekannt (Fuller 1989).
Ansäuerung des Urins
Die Ansäuerung des Urins ist ein lang bekanntes Konzept. Der Wirkmechanismus ist allerdings ungeklärt. Benutzt wird das Medikament Methionin, welches aber von den Kassen nicht bezahlt wird.
Phytotherapie
Die Heilbehandlung mit Präparaten pflanzlichen Ursprungs steht in der Patientengunst weit oben. Bärentraube und Goldrute werden bei der „Durchspülungstherapie“ angewandt und ebenfalls von den Kassen nicht erstattet. Über den Stellenwert der Therapie bei rezidivierenden Harnwegsinfekten liegen jedoch keine gesicherten Daten vor.
Hormonsubstitution
Die Gabe von Östrogenen nach der Menopause der Frau durch eine vaginale Verabreichung stellt ein weiteres sinnvolles Konzept der Rezidivprophylaxe in der Menopause dar und hat heute einen eindeutigen praktisch-klinischen Stellenwert.
Informationen zum Thema Harnsteine
Ganz allgemein gesprochen sind Harnsteine Ablagerungen aus Harnsalzen. Sie kennen die Begriffe Nierenstein, Harnleiterstein oder Blasenstein. Allesamt sind dies Harnsteine, wobei die Organbezeichnung auf den Entstehungsort bzw. den Sitz der Steine hinweist. Der Oberbegriff Harnstein gibt Aufschluss über das Resultat, nämlich die Ablagerung aus schwer löslichen Harnsalzen.
Harnsteine können also in der Niere, genauer in ihren Kelchen und ihrem Becken, im Harnleiter oder in der Blase gebildet werden. Ein Stein entsteht dann, wenn die Salze aus dem Harn durch hohe Konzentration ausfallen und sich mehrere Kristalle zu einem Steinkern zusammen lagern. Es entsteht ein festes Gebilde, dass ab einer Größe von 2-3 mm mittels Ultraschall und Röntgen nachgewiesen werden kann. Das Harnsteinleiden kann als eine Zivilisationskrankheit bezeichnet werden, da allein bis zu 5 % der Bevölkerung in der Bundesrepublik Deutschland von einem Steinleiden betroffen sind.
Harnstein ist nicht Harnstein – Steinarten
Für die Bestimmung von Ursachen der Steinbildung ist die Kenntnis über die Zusammensetzung der Harnsteine von großer Bedeutung.
Wir unterscheiden 3 Gruppen:
- Steine mit genetischen Ursachen (Zystin, Xanthin)
- Steine auf Grund von Harnwegsinfektionen (Struvit, ggf. Karbonatapatit)
- Steine durch Ernährungsfehler (Harnsäure, Kalziumoxalat)
Koliken als Beschwerden
Durch Harnsteine verursachte Schmerzen werden als Koliken bezeichnet, die jedoch nicht von jedem Stein hervorrufen werden. Wenn ein Stein in den Harnleiter gelangt, versucht dieser ihn wieder loszuwerden und auszustoßen, wobei es zu plötzlich einsetzenden und wehen-artigen Schmerzen kommt. Übelkeit und Brechreiz sind quälende Begleiter einer Kolik.
Was unternimmt der Arzt?
Um die Schmerzen zu lindern, werden krampflösende Medikamente gespritzt. Der Patient wird einer gründlichen Untersuchung zur Steinlokalisation unterzogen (Ultraschall, Röntgen). Steine können spontan abgehen, Harnsäuresteine können medikamentös aufgelöst werden. Für andere Steinarten stehen verschiedene operative Techniken – wie mechanische Zertrümmerung (ESWL) oder die Zerstörung mittels Ultraschall und Laser zur Verfügung.
Vorbeugen ist besser
Damit kleine Steine im Fluss bleiben und abgehen können, sollte Mann/Frau viel trinken. Neben einer reichlichen Flüssigkeitszufuhr kann einer Steinbildung durch folgende Maßnahmen vorgebeugt werden:
- regelmäßige sportliche Betätigung
- Radfahren, Treppensteigen, Gartenarbeit, Spazierengehen
- Achtsamkeit auf ein angemessenes Körpergewicht
- eine gesunde, abwechslungsreiche Kost
- ausreichendes Trinken (2,5 l/Tag)
- Beachten der Umgebungstemperatur (Unterkühlung)
Achten Sie darauf abwechslungsreich zu trinken. Als „Spülmittel“ ungeeignet sind alkoholische Getränke, schwarzer Tee, Cola und Fanta. Zu empfehlen sind hingegen harntreibende Tees aus Heilkräutern (Birkenblätter, Brennnessel, Löwenzahn, Liebstöckel und Goldrute), wasserverdünnte Fruchtsäfte, Mineralwasser oder Kräutertees (Kamille, Hagebutte).
Ernährungsempfehlung
Betroffene sollen und brauchen auf die vermeintlichen Genüsse unserer heutigen Konsumwelt nicht zu verzichten, sollten aber der Gesundheit zuliebe in vernünftigem Maße damit umgehen. Ein ausgewogener Speiseplan beinhaltet eine flüssigkeits- und vitaminreiche, fett- und eiweißbeschränkte Kost mit Vollkornprodukten, frischem Obst und Gemüse. Eiweißreiche Lebensmittel (Wurst, Fleisch, Fisch und Käse) sind zu reduzieren. Ratsam sind weiterhin 2 fleischfreie Tage pro Woche.
Informationen zum Thema Blasentumor
Ein Krebs der Harnblase ist eine äußerst „heimtückische“ Geschwulst, denn der Blasentumor kann jahrelang wachsen, ohne dass sich Beschwerden einstellen und die Betroffenen davon etwas merken. Für einen Blasenkrebs gilt jedoch auch, was für alle anderen bösartigen Erkrankungen gilt: Je früher sie erkannt werden, desto besser sind die Behandlungs- und Heilungschancen.
Wenn plötzlich, wie aus heiterem Himmel, der Urin einmal oder wiederholt blutig verfärbt ist, besteht der dringende Verdacht auf Blasenkrebs. Dieses Leitsymptom tritt leider nicht zu Beginn der Erkrankung auf. Weitere Beschwerden, die den Verdacht auf einen Blasentumor nahe legen, sind ein erschwertes, bisweilen schmerzhaftes Wasserlassen und häufiger Harndrang. Diese Symptome können jedoch auch als eine Blasenentzündung fehlgedeutet werden. Damit besteht die Gefahr, dass die Diagnose Blasenkrebs verschleppt wird.
Männer sind häufiger betroffen als Frauen
Tumoren der Blase und der oberen Harnwege sind die am besten untersuchten Krebsarten im Zusammenhang mit Risikostoffen aus der Arbeitswelt. Demnach sind besonders Arbeitnehmer in der chemischen-, Gummi-, Farbstoff-, und Lederindustrie, Tankwarte sowie Fernfahrer gefährdet. Auch Raucher und Personen, die jahrelang Schmerzmittel einnehmen, haben ein erhöhtes Krebsrisiko. Des Weiteren begünstigen chronische Blasenentzündungen und Harnabflussstörungen die Entstehung der Tumore. Männer sind dreimal so häufig betroffen wie Frauen.
Die krebsauslösenden Substanzen werden in der Industrie und beim Rauchen über die Haut oder mit der Atemluft aufgenommen und anschliessend mit dem Urin wieder ausgeschieden. Auf diesem Weg kommen sie in Kontakt mit der Harnblase. Die Zeitspanne, bis sich ein Tumor bildet, kann 15 bis 30 Jahre betragen.
Blutiger Urin – was tun?
Die Ursache für Blut im Urin muss beim Urologen abgeklärt werden. Dazu ist eine Standarddiagnostik festgelegt – Urinuntersuchung, Ultraschall, Röntgen und ggf. eine Blasenspiegelung zum Absuchen der Harnröhre und Blase nach Tumoren. Als zusätzliche Untersuchungsmethode steht die Urinzytologie zur Verfügung. In einer Urinprobe wird unter dem Mikroskop nach bösartigen Zellen gefahndet.
Test mit Tumormarker
Für die frühzeitige Diagnose Blasenkrebs steht jetzt ein einfach anzuwendender Test zur Verfügung, der doppelt so genau ist wie die Urinzytologie. Er arbeitet mit dem Tumormarker NMP 22 (tumorassoziertes nukleäres Matrixprotein). Tumormarker sind Eiweiße, die von Krebszellen produziert werden. Das NMP 22 lässt sich im Urin nachweisen.
Der Test ist zur Therapieüberwachung und auch zur Suche nach Blasentumoren geeignet. Der Patient braucht zur Diagnostik nur 1 Urinprobe abzugeben. Wie wichtig eine frühzeitige Diagnose des Blasentumors ist, belegen die Zahlen: bei bis zu 22 % der Patienten liegt bei der Diagnose bereits ein Krebs vor, der in die Blasenwand eingewachsen ist und somit eine ungünstige Prognose hat. Durch eine frühzeitige Diagnose und eine entsprechende Therapie können schwere Operationen wie die vollständige Entfernung der Harnblase verhindert werden.
Kann man einen Arztbesuch sinnvoll vorbereiten?
Um Ihren anstehenden Arztbesuch möglichst optimal vorzubereiten, sollten Sie über Ihre aktuellen Beschwerden und über andere Dinge, die Ihre Gesundheit betreffen, möglichst detailliert Auskunft geben können.
Hierzu gehören:
- andere Erkrankungen (derzeit bestehende oder die früher einmal bestanden haben)
- alle Operationen
- Allergien
Bitte bereiten Sie sich auch darauf vor, alle von Ihnen eingenommenen Medikamente nennen zu können. Untersuchungen, die in letzter Zeit bei einem anderen Arztbesuch oder im Krankenhaus durchgeführt wurden (Röntgen, Labor) sollten Sie ebenfalls vorlegen, damit nicht notwendige Doppeluntersuchungen vermieden werden können.
Patienteninformation zu Harnsäure und Gicht
Bei der Gicht (medizinisch Arthritis urica) handelt es sich um eine stoffwechselbedingte Gelenkerkrankung. Sie ist durch einen erhöhten Harnsäurewert im Blut gekennzeichnet und betrifft vorzugsweise Männer. Übersteigt der Harnsäurespiegel im Blut eine bestimmte Konzentration, so bildet die Harnsäure Kristalle, die sich in Gelenken und Geweben ablagert. Die Folge ist eine schmerzhafte Entzündung. In Deutschland leidet ungefähr ein Viertel der Bevölkerung unter einem erhöhten Harnsäurespiegel. Bei 10 % entwickelt sich daraus Gicht. Diese zählt zu den Wohlstandskrankheiten, da sie in enger Beziehung zu einer falschen Ernährung steht. Häufig leiden Menschen mit Übergewicht, Diabetes, erhöhten Cholesterinwerten oder Bluthochdruck an Gicht.
Wie entsteht Gicht?
Erhöhte Harnsäurewerte führen nicht zwangsläufig zu einer Gicht, sie stellen lediglich die biochemische Grundlage dar. Mit Höhe der Harnsäurekonzentration im Blut steigt die Wahrscheinlichkeit eines Gichtanfalles. Die Harnsäure bildet dann Ureatkristalle, die sich in Gelenken, unter der Haut und in den Nieren ablagern können und Entzündungen hervorrufen.
Gichtanfall
der Gichtanfall ist gekennzeichnet durch:
- plötzlich starke Schmerzen im Großzehengrundgelenk, aber auch Daumen, Sprung- und Kniegelenk sind möglich
- stark geschwollenes, gerötetes, überwärmtes Gelenk
- Berührungs – und Schmerzempfindlichkeit des Gelenkes
- allgemeine Entzündungszeichen, z.B. Fieber
- selten: Kopfschmerz, Übelkeit, Erbrechen
Wie kann ich vorbeugen?
Die Gichtprophylaxe besteht aus der dauerhaften Senkung des Harnsäurespiegels im Blut. Wenig Purine zu essen ist die wirkungsvollste Vorbeugung. Eine konsequent eingehaltene Diät macht eine Arzneimitteltherapie oftmals überflüssig.
Wie sieht die Ernährung aus?
Im Allgemeinen sollte eine Kalorienbeschränkung und Normalisierung des Körpergewichtes erfolgen. Beim Abnehmen eine strenge Fastenkur vermeiden. Ausreichende Bewegung und die regelmäßige Einnahme des Medikamentes nach Vorschrift.
Günstig: Harnsäurezufuhr von max. 3500 mg/Woche, purinarme Nahrungsmittel wie Milch, Milchprodukte, Eier, Kartoffeln, Obst und Vollkornprodukte, täglich 2-3 l Flüssigkeit, Mineralwasser, Tee oder Gemüsesäfte, nur 2-3x /Woche Fleisch oder Wurst (100 g)
Ungünstig: Leber, Fleisch, Innereien, Haut von Geflügel, Schwein, bestimmte Fischsorten (Hering, Lachs, Makrele) Fleischbrühe, Erbsen, Linsen, Bohnen, Spinat, Kohl, Alkohol.
Stopp für fahrradfahrende Männer?
In Zeiten von Anti-Aging und Fitness ist das Radfahren zu einer der beliebtesten Sportarten geworden, um den Körper jung und fit zu halten. Nichtsdestotrotz birgt das Fahrradfahren auch Gefahren. Vor allem der chronische Druck des Sattels auf den Damm und seine Auswirkungen auf die Männlichkeit sollten nicht unterschätzt werden.
Die Verletzungen durch Radfahren sind vielfältig. Besonders gefährdet sind Mountainbiker. Hervorzuheben sind hauptsächlich Entzündungen im Hoden, Prostata – und Harnröhrenbereich. Auch Sensibiltätsstörungen (Missempfindungen) im gesamten Genitalbereich bzw. Erektionsstörungen, chronische Hautentzündungen und Verhärtungen im Dammbereich wurden beschrieben. Eine im Jahr 2000 veröffentliche Innsbrucker Studie hat gezeigt, dass die Gefahr der Hodenschädigung beim Radfahren besonders groß ist. Bei 96 % der Radfahrer waren krankhafte Ultraschallbefunde des Hodens nachweisbar, in der Kontrollgruppe nur bei 16 %.
Deswegen sollte man sich eingehend mit der Thematik der richtigen Sattelwahl beschäftigen. Untersuchungen haben gezeigt, dass je nach Satteltyp die Durchblutung um 62 % (weicher Sattel) bis zu 82 % (harter Sattel) reduziert wird. Insbesondere bei Menschen mit vorgeschädigtem Gefäß-und Nervensystem (Hochdruck-Patienten oder Diabetiker) macht sich das negativ auf die Funktion der Penisschwellkörper bemerkbar.
Eine Möglichkeit dieses Problem zu umgehen, ist die Verwendung des sogenannten geteilten Sattels (Slit Sattle). Man sitzt dabei gleichsam auf zwei gepolsterten Sattelhälften, die leicht gegeneinander bewegt werden und so beim Treten nicht behindern. Durch die Zweiteilung wird der gesamte Genital-und Dammbereich ausgespart. Der Nachteil besteht in der fehlenden Sattelnase, so dass die Stabilität des Fahrrades geringer ist. Siehe hierzu auch www.dersattel.de.
